Terapia Poznawczo-Behawioralna dla Bezsenności: Jak Działa
Mar 03, 2025 / zsfcdn103/
Zarys
Bezsenność zakłóca życie, powodując zmęczenie i obniżoną funkcję poznawczą.
CBT-I poprawia sen, zmieniając negatywne wzorce myślenia.
CBT-I jest skuteczne bez skutków ubocznych leków.
Dzienniki snu pomagają śledzić wzorce i poprawiać strategie snu.
Techniki relaksacyjne redukują lęk związany z bezsennością.
Poprawa snu wynikająca z CBT-I prowadzi do lepszych wyników zdrowia psychicznego.
Strukturalne kroki w CBT-I odnoszą się do nawyków powodujących bezsenność.
Konsekwencja w higienie snu sprzyja sprzyjającemu środowisku do snu.
Kontrola bodźców wzmacnia skojarzenie snu z łóżkiem.
Zarządzanie lękiem i stresem jest kluczowe w walce z bezsennością.
Ograniczenie snu dostosowuje rzeczywiste czasy snu do godzin spania.
Zmiany w stylu życia znacznie poprawiają długoterminową jakość snu.
CBT-I sprzyja samodzielnemu zarządzaniu i pewności siebie w zdrowiu snu.
Klienci zgłaszają trwałe poprawy snu nawet po terapii.
Czym jest terapia poznawczo-behawioralna w leczeniu bezsenności (CBT-I)?
Rozumienie bezsenności i jej skutków
Bezsenność jest powszechnym zaburzeniem snu, charakteryzującym się trudnościami w zasypianiu lub utrzymaniu snu. Ten stan może poważnie wpływać na jakość życia danej osoby, prowadząc do zmęczenia, drażliwości i obniżonej funkcji poznawczej w ciągu dnia. Osoby cierpiące na bezsenność mogą tkwić w nieprzerwanym cyklu deprywacji snu, który pogłębia ich ogólne problemy ze zdrowiem psychicznym.
Bezsenność może przybierać różne formy, w tym bezsenność ostrą, trwającą krótki czas, oraz bezsenność przewlekłą, utrzymującą się przez miesiące lub lata. Przyczyny bezsenności mogą być wieloaspektowe, obejmujące stres, lęk, choroby medyczne i wybory stylu życia, które zakłócają normalne wzorce snu. Zrozumienie tych czynników leżących u podstaw jest kluczowe dla skutecznego leczenia i zarządzania problemem.
Wpływ bezsenności wykracza poza niezdolność do snu; może przyczyniać się do poważniejszych schorzeń zdrowotnych, takich jak choroby sercowo-naczyniowe, cukrzyca i depresja. Z biegiem czasu fizyczny ciężar staje się widoczny, znacznie redukując ogólne samopoczucie i produktywność. Świadomość tych potencjalnych konsekwencji działa jako silny motywator do podjęcia odpowiedniego leczenia.
Dodatkowo, bezsenność często tworzy negatywną pętlę zwrotną. Zły sen prowadzi do dysfunkcji w ciągu dnia, co może zwiększać lęk i stres, a tym samym utrzymywać problem ze snem. Rozpoznanie tego cyklu jest kluczowe w kompleksowym podejściu do problemu, torując drogę do strategii takich jak terapia poznawczo-behawioralna w leczeniu bezsenności.
Zrozumienie różnych wymiarów bezsenności zachęca osoby do poszukiwania skutecznych opcji leczenia. Szukanie pomocy profesjonalnej w przypadku bezsenności ma na celu nie tylko złagodzenie objawów, ale także rozwiązanie głębszych problemów przyczyniających się do tego trudnego stanu.
Zasady terapii poznawczo-behawioralnej w leczeniu bezsenności
Terapia poznawczo-behawioralna w leczeniu bezsenności (CBT-I) opiera się na założeniu, że zmiana negatywnych wzorców myślowych może poprawić jakość snu. W przeciwieństwie do tradycyjnych leków nasennych, CBT-I koncentruje się na wzorcach poznawczych i behawioralnych, które przyczyniają się do bezsenności. Terapia obejmuje praktyki, które zachęcają do zdrowszych nawyków snu i pozytywnego podejścia do snu.
CBT-I zazwyczaj odbywa się w kilku sesjach z wykwalifikowanym terapeutą, koncentrując się na zrozumieniu myśli związanych ze snem i opracowywaniu spersonalizowanych strategii. Proces terapeutyczny obejmuje edukację, techniki restrykcji snu i restrukturyzację poznawczą w celu zakwestionowania dysfunkcjonalnych przekonań na temat snu.
Podstawowym aspektem CBT-I jest dziennik snu, który pomaga klientom monitorować swoje wzorce snu i identyfikować zachowania, które mogą przyczyniać się do bezsenności. Dzięki konsekwentnemu monitorowaniu, osoby mogą uzyskać wgląd w swoje nawyki dotyczące snu, co prowadzi do bardziej ukierunkowanych zmian w ich codziennych rutynach.
Dodatkowo CBT-I wyposaża osoby w techniki relaksacyjne, które łagodzą lęk związany ze snem. Metody takie jak progresywna relaksacja mięśni i medytacja uważności są często integrowane, pomagając obniżyć poziom pobudzenia fizycznego i stworzyć bardziej sprzyjające warunki do odpoczynku.
Ogólnie rzecz biorąc, strukturalne podejście CBT-I nie tylko zwraca uwagę na objawy bezsenności, ale również pomaga wprowadzać trwałe zmiany w zachowaniach i procesach myślowych związanych ze snem, ostatecznie prowadząc do lepszej jakości snu w dłuższym okresie.
Korzyści z CBT-I w porównaniu z tradycyjnymi metodami leczenia
Terapia poznawczo-behawioralna w leczeniu bezsenności wykazuje liczne zalety w porównaniu do konwencjonalnych metod leczenia, takich jak leki nasenne. W przeciwieństwie do leków, które często niosą ze sobą potencjalne skutki uboczne i problemy z uzależnieniem, CBT-I promuje zrównoważone, długoterminowe rozwiązania dla problemów ze snem. Klienci uczą się strategii samoregulacji, które umożliwiają im zarządzanie swoją bezsennością bez polegania na interwencjach farmakologicznych.
Co więcej, CBT-I zajmuje się przyczynami źródłowymi bezsenności, a nie tylko maskuje objawy. To holistyczne podejście pozwala osobom rozwijać zdrowsze wzorce snu i mechanizmy radzenia sobie, co sprzyja większej odporności wobec przyszłych problemów ze snem. Z czasem użytkownicy często zgłaszają poprawę samopoczucia i satysfakcji ze snu.
Badania wykazały, że CBT-I jest bardzo skuteczna, a wiele badań podkreśla, że uczestnicy doświadczają znaczącej poprawy jakości snu i ogólnego funkcjonowania. Ta skuteczność często utrzymuje się długo po zakończeniu terapii, demonstrując długoterminowe korzyści płynące z CBT-I.
CBT-I jest również dostępna i elastyczna. Wiele terapeuta oferuje teraz sesje online, co ułatwia osobom zaangażowanie się w leczenie niezależnie od ograniczeń geograficznych. Ta dostępność zapewnia, że więcej osób może skorzystać z technik opartych na nauce oferowanych w CBT-I.
Ostatecznie skuteczność, trwałość i dostępność CBT-I czynią ją atrakcyjną opcją dla każdego, kto zmaga się z bezsennością. Pomaga nie tylko w osiągnięciu natychmiastowej ulgi od problemów ze snem, ale także zachęca do zdrowszego podejścia do snu w dłuższej perspektywie.
Kroki związane z terapią poznawczo-behawioralną w leczeniu bezsenności
Proces angażowania się w terapię poznawczo-behawioralną w leczeniu bezsenności zazwyczaj przebiega przez kilka uporządkowanych kroków. Początkowo ocena pomaga terapeucie i klientowi zrozumieć nasilenie problemów ze snem oraz zbadać specyficzne zachowania i myśli przyczyniające się do bezsenności. To wspólne podejście stanowi podstawę całej podróży terapeutycznej.
Następnie klienci są często wprowadzani w zasady higieny snu, które obejmują zalecenia dotyczące stworzenia przyjaznego dla snu środowiska i ustalania stałego harmonogramu snu. Poprzez promowanie tych podstawowych nawyków, osoby mogą natychmiast zwiększyć swoje szanse na zdrowy sen.
W miarę postępu terapii następuje restrukturyzacja poznawcza, w której klienci uczą się identyfikować irracjonalne lub negatywne myśli związane ze snem - jak „nigdy nie mogę dobrze spać” - i dążą do zastąpienia tych myśli bardziej racjonalnymi przekonaniami. Ta zmiana perspektywy jest kluczowa, ponieważ może złagodzić presję związaną z zasypianiem.
Kolejnym istotnym elementem jest praktyka restrykcji snu, w której klienci uczą się ograniczać czas spędzany w łóżku, aby dostosować go do faktycznego czasu snu. Ta technika pomaga skonsolidować sen i redukuje czas spędzany na czuwaniu w łóżku, wyjaśniając związek między łóżkiem a snem, zamiast być źródłem lęku.
Na koniec wprowadzane są techniki relaksacyjne, takie jak głębokie oddychanie, wizualizacja lub praktyki oparte na uważności. Techniki te pomagają zredukować stan nadmiernej pobudliwości często związany z bezsennością, ułatwiając klientom przejście do stanu relaksu w nocy. Dzięki tym różnym krokom CBT-I tworzy kompleksową strategię dostosowaną do doświadczeń każdego indywidualnego z bezsennością.
Wpływ CBT-I na długoterminową jakość snu
Terapia poznawczo-behawioralna w leczeniu bezsenności okazała się skuteczna nie tylko dla natychmiastowych popraw snu, ale również dla wspierania długotrwałych zmian w jakości snu. Badania wskazują, że osoby, które ukończą CBT-I, często doświadczają utrzymywanych korzyści, ciesząc się regularnymi wzorcami snu i doświadczeniami przez długi czas po zakończeniu terapii.
Zasady nabyte podczas CBT-I pozwalają klientom zbudować fundament pod zdrowsze podejście do snu. Gdy internalizują techniki i strategie dotyczące zarządzania snem, stają się lepiej przygotowani do stawienia czoła przyszłym wyzwaniom ze snem. To umocnienie prowadzi do zwiększonej pewności siebie i poczucia, że mogą zarządzać swoim zdrowiem snu.
Oprócz poprawy jakości snu, CBT-I może również poprawić ogólne zdrowie psychiczne. Wielu klientów zgłasza zmniejszenie objawów lęku i depresji po przejściu przez CBT-I, przypisując te poprawy nowym nawykom snu i mechanizmom radzenia sobie, które rozwinęli. Sen jest ściśle związany ze zdrowiem psychicznym, a lepszy sen może prowadzić do zwiększonego dobrostanu.
Dodatkowo, gdy osoby doświadczają lepszego snu, często zauważają poprawę w codziennym funkcjonowaniu. Zwiększona czujność i poprawiona koncentracja w ciągu dnia mogą przyczynić się do zwiększonej produktywności, lepszych relacji i bogatszego doświadczenia życiowego. Te kaskadowe korzyści podkreślają potężną rolę snu w ogólnym zdrowiu.
Wpływ CBT-I wykracza poza sam sen. Ucząc się i stosując techniki z tej opartej na dowodach terapii, osoby nabywają umiejętności, które promują zrównoważone zmiany w ich życiu, torując drogę do zdrowszej i szczęśliwszej przyszłości - ostatecznie prowadząc do głębokiej transformacji w sposobie, w jaki doświadczają zarówno snu, jak i samego życia.
Jak działa CBT-I
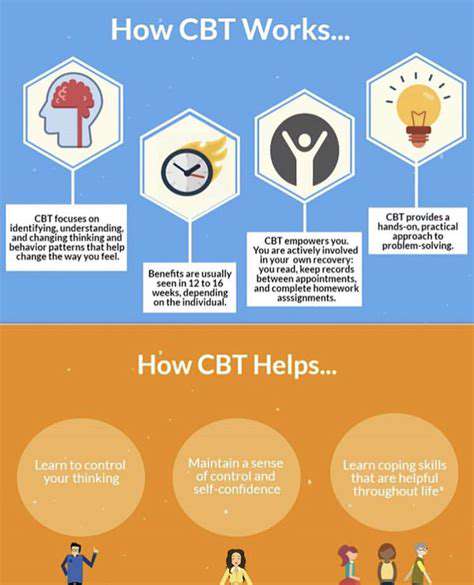
Zrozumienie poznawczej terapii behawioralnej dla osób z insomnia
Poznawcza Terapia Behawioralna dla osób z insomnia (CBT-I) to strukturalny program, który pomaga osobom zająć się podstawowymi myślami i zachowaniami przyczyniającymi się do bezsenności. Nie chodzi tylko o sen; jest to raczej kompleksowe podejście do promowania lepszych nawyków snu i radzenia sobie z wszelkimi negatywnymi przekonaniami dotyczącymi snu. Ta metoda umożliwia jednostkom stawienie czoła i modyfikowanie ich zakłócających wzorców snu poprzez strategie poznawcze i behawioralne.
Pierwszym krokiem w CBT-I często jest dokładna ocena nawyków snu i historii pacjenta. Zbierając dane dotyczące wzorców snu, terapeuta identyfikuje konkretne problemy przyczyniające się do bezsenności. Ta faza diagnostyczna jest niezbędna, ponieważ dostosowuje terapię do unikalnych potrzeb jednostki, torując drogę do skutecznej interwencji.
W trakcie CBT-I uczestnicy są edukowani o procesie snu oraz czynnikach, które mogą na niego wpływać. Ten aspekt edukacyjny jest kluczowy, ponieważ pozwala jednostkom dostrzegać błędne przekonania na temat snu, które mogą prowadzić do lęku lub stresu. Dzięki demistyfikacji snu i wyjaśnieniu jego biologicznych funkcji, CBT-I pomaga zmniejszyć strach związany z bezsennością.
Restrukturyzacja poznawcza to kolejny fundamentalny aspekt CBT-I, w którym klienci uczą się kwestionować i zmieniać nieprzydatne myśli dotyczące snu. Myśli takie jak "Nigdy nie zaśnę" lub "Muszę spać osiem godzin każdej nocy" mogą pogłębiać lęk i utrudniać zasypianie. Ta część terapii jest kluczowa dla rozbijania irracjonalnych przekonań, umożliwiając zdrowsze nastawienie do snu.
Strategie behawioralne w CBT-I
Techniki behawioralne zawarte w CBT-I koncentrują się na modyfikacji nawyków snu i środowisk, które mogą być szkodliwe dla odpoczynku. Jednym z najpotężniejszych narzędzi jest kontrola bodźców, która pomaga wzmocnić związek między sypialnią a snem. To polega na stworzeniu środowiska sprzyjającego snu poprzez utrzymanie konkretnych zachowań, takich jak kładzenie się spać tylko wtedy, gdy czujemy się senni oraz wstawanie o tej samej porze każdego dnia.
Kolejną skuteczną strategią jest terapia ograniczenia snu, która ogranicza czas spędzany w łóżku, mając na celu stworzenie silniejszego związku między byciem w łóżku a faktycznym snem. Choć może wydawać się to sprzeczne z intuicją, redukując czas spędzany na czuwaniu w łóżku, jednostki mogą z czasem wykreować bardziej spójny wzorzec snu. Ten proces stopniowego zwiększania czasu snu może prowadzić do poprawy efektywności i jakości snu.
Techniki relaksacyjne są również integralną częścią CBT-I, pomagając w redukcji fizycznego i psychicznego napięcia, które może utrudniać sen. Metody takie jak głębokie oddychanie, progresywna relaksacja mięśni i uważność mogą stworzyć stan spokoju sprzyjający zasypianiu. Te strategie relaksacyjne można praktykować jako część rutyny przed snem, przyczyniając się do zmniejszenia lęku związanego ze snem.
Na koniec, CBT-I podkreśla znaczenie ogólnych praktyk higieny snu, które obejmują wytyczne dotyczące utrzymania sprzyjającego środowiska do snu. Praktyki te mogą obejmować używanie zasłon blackout, ograniczenie czasu spędzanego przed ekranem przed snem i tworzenie komfortowego środowiska do spania. Gdy połączy się je z strategiami poznawczymi i behawioralnymi, te praktyki higieniczne służą do pełnego wyposażenia osób w narzędzia potrzebne do pokonania bezsenności.
1. Edukacja na temat snu
Zrozumienie znaczenia higieny snu
Higiena snu odnosi się do praktyk, które mogą pomóc poprawić jakość i czas trwania snu. Obejmuje to utrzymanie stałego harmonogramu snu, stworzenie optymalnego środowiska do spania oraz zwracanie uwagi na czynności przed snem. Odpowiednia higiena snu jest podstawą terapii poznawczo-behawioralnej w leczeniu bezsenności (CBT-I), ponieważ nie tylko ułatwia sen, ale także pomaga osobom zrozumieć i dostosować swoje zachowania oraz postawy wobec snu.
W ramach inicjatywy edukacyjnej istotne jest, aby edukować osoby na temat czynników takich jak wpływ ekspozycji na światło na rytmy cyrkadianowe, znaczenie wygodnego materaca i pościeli oraz rolę diety i ćwiczeń w promowaniu spokojnych nocy. Posiadając tę wiedzę, osoby są lepiej przygotowane do wprowadzenia skutecznych zmian w swojej rutynie, co prowadzi do poprawy ogólnej jakości snu.
Rola technik poznawczo-behawioralnych w edukacji na temat snu
Techniki poznawczo-behawioralne są kluczowe w edukacji na temat snu w ramach CBT-I. Techniki te mają na celu identyfikację i zmianę negatywnych wzorców myślenia, które przyczyniają się do zaburzeń snu. Osoby uczą się rozpoznawać irracjonalne przekonania dotyczące snu, takie jak przekonanie, że należy osiągnąć doskonałe osiem godzin snu, aby czuć się wypoczętym, co może prowadzić do lęku i dalszej bezsenności. Zajmując się tymi zniekształceniami poznawczymi, pacjenci mogą podchodzić do snu z zdrowszym nastawieniem.
Co więcej, strategie behawioralne, takie jak terapia kontrolowania bodźców i ograniczenie snu, są wprowadzane jako część procesu edukacyjnego. Metody te pomagają osobom lepiej skojarzyć swoje środowisko snu, promując silniejsze sygnały do snu i czuwania. Dzięki zrozumieniu i praktykowaniu tych technik, osoby nie tylko zwiększają swoją wiedzę na temat skutecznych praktyk snu, ale również uzyskują większą kontrolę nad walką z bezsennością.
2. Restrukturyzacja poznawcza
Restrukturyzacja poznawcza: Zrozumienie procesu
Proces restrukturyzacji poznawczej polega na identyfikacji i kwestionowaniu negatywnych wzorców myślowych, które przyczyniają się do bezsenności. Ta technika poznawczo-behawioralna jest fundamentalna w pomocy osobom w przekształceniu ich myśli o śnie. Poprzez rozpoznawanie zniekształceń poznawczych, które prowadzą do lęku, osoby mogą nauczyć się zastępować te myśli bardziej produktywnymi, racjonalnymi, które promują zdrowsze podejście do snu.
Podczas restrukturyzacji poznawczej, praktycy prowadzą klientów przez różne techniki mające na celu rozwijanie samoświadomości. Ta zwiększona świadomość umożliwia osobom zidentyfikowanie irracjonalnych wierzeń dotyczących jakości snu, jego długości lub konieczności. Dzięki temu klienci mogą stawić czoła lękom związanym z bezsennością i jej konsekwencjami, co prowadzi do zmniejszenia stresu i lęku związanego z zasypianiem.
Kluczowym aspektem restrukturyzacji poznawczej jest praktyka monitorowania myśli. Klienci są zachęcani do prowadzenia dziennika snu, w którym śledzą, kiedy pojawiają się negatywne myśli i jak wpływają na ich wzorce snu. Z biegiem czasu ta technika nie tylko pomaga w rozwijaniu wglądu w wzorce poznawcze, ale także ilustruje związek między myślami a odpowiedziami emocjonalnymi, co w końcu prowadzi do bardziej konstruktywnych nawyków myślowych.
Ponadto, restrukturyzacja poznawcza obejmuje techniki takie jak poznawcze przeformułowanie, gdzie osoby uczą się postrzegać swoje wyzwania związane ze snem z innej perspektywy. Zamiast postrzegać bezsenność jako nieudane próby odpoczynku, można ją przeformułować jako szansę na osobisty rozwój i naukę zarządzania stresem. Ta zmiana w myśleniu może znacznie złagodzić lęk związany ze snem.
Ogólnie rzecz biorąc, restrukturyzacja poznawcza stanowi kluczowy element terapii poznawczo-behawioralnej dla osób z bezsennością, mając na celu przekształcenie nieadaptacyjnych procesów myślowych w zdrowsze wierzenia, co z kolei poprawia jakość snu i ogólne samopoczucie psychiczne.
Kluczowe techniki w restrukturyzacji poznawczej
W obszarze restrukturyzacji poznawczej można skutecznie stosować kilka technik, które pomagają klientom w pokonywaniu bezsenności. Jedną z wybitnych technik jest wykorzystanie pytań sokratejskich, które zachęcają osoby do krytycznego zbadania swoich myśli. Tworząc pytania otwarte, terapeuci ułatwiają dialog, który pomaga klientom odkryć prawdziwość swoich przekonań dotyczących snu. To badanie często pomaga w rozwiewaniu mitów, które przyczyniają się do bezsenności.
Kolejną cenną techniką jest poznawcza ekspozycja behawioralna, w której osoby stopniowo stawiają czoła swoim lękom związanym z brakiem snu lub doświadczaniem zakłóceń snu. To podejście pomaga w odczulaniu ich na lęk związany z tymi myślami i doświadczeniami, umożliwiając bardziej zrelaksowaną reakcję na wyzwania związane ze snem. Z biegiem czasu ta ekspozycja prowadzi do zmniejszenia lęku oraz poprawy ogólnego podejścia do snu.
Oprócz tego, techniki wizualizacji mogą odgrywać istotną rolę w restrukturyzacji poznawczej. Klienci mogą być prowadzeni do wizualizacji spokojnego środowiska do spania lub udanej nocy z regenerującym snem. Ta mentalna wyobraźnia pomaga zakorzenić pozytywne myśli i emocje związane ze snem, przeciwdziałając negatywnym myślom, które często się pojawiają. Tego rodzaju praktyki mogą stworzyć podświadome oczekiwanie na odpoczynek.
Aktywacja behawioralna jest kolejną metodą wprowadzoną do restrukturyzacji poznawczej. Polega to na zachęcaniu osób do angażowania się w pozytywne aktywności w ciągu dnia, które mogą poprawić nastrój i zmniejszyć lęk. Gdy nastrój się poprawia, poprawia się również fizjologiczna gotowość ciała do snu, sprzyjając bardziej naturalnemu cyklowi snu. Klienci są zachęcani do znalezienia równowagi między aktywnością a odpoczynkiem, co dodatkowo wspiera zdrowe wzorce snu.
Podsumowując, stosowanie tych technik w ramach restrukturyzacji poznawczej nie tylko pomaga w rozwiązywaniu korzeni bezsenności, ale także upoważnia osoby do aktywnego uczestnictwa w ich procesie zdrowienia. Przez dostosowywanie swoich myśli i zachowań, klienci mogą stworzyć środowisko sprzyjające regenerującym nocom.
Wpływ restrukturyzacji poznawczej na jakość snu
Restrukturyzacja poznawcza ma głęboki wpływ na jakość snu, szczególnie dla tych, którzy zmagają się z bezsennością. Poprzez systematyczne zajmowanie się underlying negatywnymi procesami myślowymi, osoby często doświadczają znaczącej poprawy w swojej zdolności do zasypiania i utrzymywania snu. Zmniejszenie lęku związanego ze snem jest kluczowe dla przerwania cyklu bezsenności, co ostatecznie skutkuje bardziej regenerującym doświadczeniem snu.
Badania wskazują, że osoby, które angażują się w restrukturyzację poznawczą w ramach terapii poznawczo-behawioralnej, zazwyczaj zgłaszają skrócenie latencji snu - czasu potrzebnego na zaśnięcie. Ta poprawa często jest przypisywana rozbiciu irracjonalnych lęków oraz rozwijaniu bardziej zrelaksowanego stanu umysłu sprzyjającego snu. Kiedy klienci wchodzą w te zmiany, mogą zauważyć, że zasypiają szybciej i rzadziej budzą się w nocy.
Co więcej, emocjonalne korzyści płynące z restrukturyzacji poznawczej wykraczają poza samą jakość snu. Klienci często zgłaszają, że czują się bardziej w kontrolę nad swoimi myślami i emocjami, co prowadzi do zwiększonej odporności na stresory niezwiązane ze snem. Ta nowa regulacja emocji może przyczynić się do ogólnego wzrostu satysfakcji z życia i dobrostanu, co dodatkowo wzmacnia pozytywne wzorce snu.
W miarę poprawy jakości snu, osoby mogą również zauważyć poprawę w codziennym funkcjonowaniu, takie jak zwiększenie koncentracji, energii i jasności myślenia. Ta pozytywna pętla sprzężenia zwrotnego zachęca klientów do kontynuowania stosowania technik restrukturyzacji poznawczej, co umacnia nowe nawyki sprzyjające lepszemu zdrowiu snu. W istocie, zmiany poznawcze doświadczane podczas terapii nie tylko skutkują poprawą snu, ale również podnoszą ogólną jakość życia.
Podsumowując, wpływ restrukturyzacji poznawczej na jakość snu jest zarówno wielowymiarowy, jak i istotny. Skierowane i przekształcone negatywne wzorce myślowe umożliwiają osobom z bezsennością odzyskanie regenerującego snu, prowadząc do trwałych zmian w ich ogólnym zdrowiu psychicznym i emocjonalnym.
3. Ograniczenie snu
Zrozumienie terapii ograniczenia snu
Terapia ograniczenia snu jest kluczowym elementem poznawczo-behawioralnej terapii bezsenności (CBT-I). Polega na ograniczeniu czasu spędzanego w łóżku, aby dopasować go do rzeczywistego czasu snu, co prowadzi do łagodnego niedoboru snu, który może pomóc wzmocnić naturalną potrzebę snu organizmu. Początkowa faza może być trudna, ale jest niezbędna do stworzenia solidnych podstaw dla lepszego snu. Gdy osoba zaczyna przestrzegać ograniczonego harmonogramu snu, często zauważa poprawę w jakości i długości swojego snu.
Mechanizm działania ograniczenia snu opiera się na zasadzie konsolidacji snu. Redukując czas spędzany w łóżku, osoby mogą doświadczyć zwiększonego ciśnienia snu, co pomaga im szybciej zasnąć i dłużej spać. Tworzy to nowe skojarzenie między łóżkiem a snem, promując zdrowsze nawyki snu z czasem. Kluczowe jest, aby terapeuci skutecznie prowadzili pacjentów przez ten proces, aby zminimalizować wszelkie uczucia frustracji lub lęku, które mogą się pojawić.
Jednym z kluczowych elementów terapii ograniczenia snu jest dziennik snu. Zachęca się osoby do skrupulatnego notowania swoich wzorców snu, zapisując godziny, kiedy idą spać, budzą się i doświadczają nocnych przebudzeń. Pomaga to w zrozumieniu ich unikalnych potrzeb i wzorców snu, kładąc podstawy pod dostosowany harmonogram snu, który sprzyja lepszemu odpoczynkowi.
Ponadto sukces ograniczenia snu często mierzy się nie tylko pod względem ilości, ale także jakości snu. Badania wykazały, że oprócz poprawy czasu snu, efektywność snu ma tendencję do wzrostu, co oznacza, że osoby mogą osiągnąć bardziej regenerujący sen w krótszym okresie. Ta efektywność może wspierać czujność w ciągu dnia i ogólne samopoczucie, ilustrując holistyczne korzyści wynikające z terapii ograniczenia snu jako części CBT-I.
Podsumowując, terapia ograniczenia snu jest kluczową strategią w ramach poznawczo-behawioralnej terapii bezsenności, podkreślając znaczenie ustrukturalizowanych wzorców snu. Przestrzegając harmonogramu snu, który ściśle odpowiada rzeczywistej potrzebie snu, osoby zaczynają przeprogramowywać mechanizmy snu swojego ciała, sprzyjając zdrowiejszemu stosunkowi do snu z czasem.
Wdrażanie procedur ograniczenia snu
Wdrażanie procedur ograniczenia snu wymaga starannego planowania i przestrzegania ustalonych wytycznych. Początkowo pacjenci są proszeni o określenie swojej średniej długości snu w ciągu tygodnia, co pomaga ustalić punkt odniesienia. Ta średnia długość snu jest określana na podstawie dziennika snu, co umożliwia dokładne ustalenie, ile czasu powinno być przeznaczone na sen. Na podstawie tych informacji terapeuta może stworzyć dostosowany harmonogram snu, który sprzyja efektywności.
Następnym krokiem jest określenie stałej godziny budzenia, co stanowi kluczowy element metody ograniczenia snu. Wstawanie o tej samej porze każdego dnia pozwala organizmowi ustalić niezawodny rytm cyrkadianowy, sygnalizując, kiedy nadszedł czas na sen. Również ważne jest ograniczenie czasu spędzanego w łóżku, aby dopasować go do ustalonej ilości snu, unikając pokusy leżenia w łóżku na jawie, co może prowadzić do negatywnego skojarzenia z otoczeniem snu.
W trakcie tej fazy terapii osoby mogą doświadczać uczucia zmęczenia lub drażliwości z powodu celowego niedoboru snu spowodowanego ograniczeniem godzin spędzanych w łóżku. Jednak strategie poznawczo-behawioralne, takie jak pozytywne wzmocnienie i techniki uważności, mogą wspierać pacjentów w radzeniu sobie z tymi uczuciami skutecznie. Wsparcie i zachęta ze strony terapeutów mogą również pomóc wzmocnić pewność siebie w tym przejściowym etapie.
W miarę jak osoby przestrzegają swojego nowego harmonogramu snu, można wprowadzać stopniowe dostosowania. Jeśli efektywność snu się poprawia i jest mniej przebudzeń w nocy, osoba może wtedy zwiększyć całkowity czas spędzany w łóżku w małych krokach. Takie podejście etapowe pozwala na precyzyjne dostosowanie harmonogramu snu, zapewniając, że pozostaje on dostosowany do indywidualnych potrzeb, jednocześnie priorytetując poprawę jakości snu.
Podsumowując, wdrażanie procedur ograniczenia snu wymaga ustrukturalizowanego podejścia, zaangażowania i ciągłych dostosowań opartych na obserwowanych wzorcach snu. Gdy są realizowane z rozwagą, te procedury mogą prowadzić do znaczącej poprawy jakości snu, wzmacniając skuteczność poznawczo-behawioralnej terapii bezsenności.
Pokonywanie trudności w terapii ograniczenia snu
Pomimo swojej skuteczności, terapia ograniczenia snu nie jest wolna od trudności. Osoby mogą mieć trudności z początkowymi uczuciami niedoboru snu, prowadzącymi do znacznego dyskomfortu oraz niechęci do przestrzegania przepisanego harmonogramu. Kluczowe jest, aby terapeuci przygotowali pacjentów na te wyzwania, podkreślając, że krótkotrwały dyskomfort może prowadzić do długoterminowych korzyści.
Kolejną powszechną przeszkodą jest lęk związany z wydajnością snu. Osoby mogą stać się zbyt skoncentrowane na szybkim zasypianiu lub utrzymywaniu nieprzerwanego snu, co paradoksalnie może generować presję i utrudniać sen. Strategie poznawcze i behawioralne nauczane w CBT-I mogą pomóc pacjentom przeformułować swoje myśli i zmniejszyć lęk związany z wydajnością, dostarczając narzędzi potrzebnych do zwalczania tych inwazyjnych myśli.
Utrzymanie dyscypliny potrzebnej do ograniczenia snu może również stanowić wyzwanie, szczególnie gdy czynniki zewnętrzne, takie jak harmonogramy pracy czy zobowiązania społeczne, zakłócają ustalone rutyny. Terapeuci mogą zapewnić wskazówki dotyczące radzenia sobie z tymi zakłóceniami, oferując elastyczność w ramach terapii, przy jednoczesnym zachowaniu rygorystycznego przestrzegania zasad ograniczenia snu.
Ponadto, osoby mogą mieć wątpliwości, czy ograniczenie snu jest naprawdę korzystne, szczególnie jeśli doświadczają początkowego spadku jakości snu przed wystąpieniem poprawy. Wiedza na temat nauki o śnie i uzasadnienia dla terapii jest niezbędna do zbudowania zrozumienia i zaufania do procesu. Wyposażeni w wiedzę, osoby mogą lepiej dostosować swoje oczekiwania i przestrzegać zalecanych wzorców snu.
Podsumowując, chociaż terapia ograniczenia snu może stawiać wyzwania, można je pokonać dzięki solidnemu systemowi wsparcia oraz zrozumieniu procesu. Stawiając czoła tym przeszkodom, osoby mogą ostatecznie czerpać korzyści z poprawy jakości i czasu snu, co pozytywnie wpływa na ich ogólne samopoczucie.
4. Kontrola Bodźców
Zrozumienie Kontroli Bodźców w CBT-I
Kontrola bodźców to fundamentalna koncepcja w ramach poznawczo-behawioralnej terapii bezsenności (CBT-I). W swoim rdzeniu polega na ustanowieniu silnego związku między łóżkiem a snem, co jest kluczowe, ponieważ wiele osób nieświadomie tworzy negatywne skojarzenia ze swoimi warunkami do snu. Na przykład, praca, jedzenie lub oglądanie telewizji w łóżku może prowadzić do mentalnego zamieszania w odniesieniu do celu przestrzeni sypialnej, co utrudnia zasypianie w momencie, gdy jest to naprawdę potrzebne.
Jednym z głównych celów kontroli bodźców jest wzmocnienie zachowania polegającego na kładzeniu się do łóżka tylko wtedy, gdy czujemy się śpiący. Ta praktyka pomaga uwarunkować umysł, ułatwiając szybsze przejście w sen. Kiedy łóżko używane jest wyłącznie do snu i bliskości, mózg uczy się kojarzyć je z relaksacją i snem, co skutecznie skraca czas potrzebny do odczucia senności i zaśnięcia.
Dodatkowo, kontrola bodźców często obejmuje konkretne wskazówki dotyczące tego, kiedy należy wstawać z łóżka. Jeśli sen nie następuje w ciągu około 20 minut, zaleca się, aby osoby opuściły sypialnię i zaangażowały się w uspokajającą, niezbyt stymulującą aktywność, aż znów poczują się senne. Takie podejście minimalizuje lęk i frustrację, które często towarzyszą bezsenności, pozwalając umysłowi na zresetowanie się i przygotowanie do snu, gdy osoba wraca do łóżka.
Z czasem, stosując te zasady, osoby mogą znacząco poprawić jakość swojego snu i ustanowić zdrowsze wzorce snu. W miarę jak praktykują te strategie, rola łóżka przekształca się z miejsca lęku i czujności w strefę komfortu i odpoczynku, co ostatecznie sprzyja bardziej sprzyjającemu środowisku dla regenerującego snu.
Klienci poddawani CBT-I często odkrywają, że włączenie technik kontroli bodźców odgrywa kluczową rolę w ich drodze do lepszego snu. Gdy zyskują większą świadomość swoich sygnałów i wzorców snu, zyskują moc, aby przejąć kontrolę nad swoją bezsennością, torując drogę do jaśniejszej, lepiej wypoczętej przyszłości.
Praktyczne Strategie Wdrażania Kontroli Bodźców
Wdrożenie strategii kontroli bodźców wymaga ustrukturyzowanego podejścia, łączącego konsekwencję z elastycznością wobec osobistych wyzwalaczy. Po pierwsze, osoby powinny ustalić ścisły harmonogram snu, kładąc się spać i wstając o tej samej porze każdego dnia, nawet w weekendy. Ta regularność wzmacnia rytm cyrkadianowy organizmu, co stopniowo ułatwia zasypianie o właściwej porze.
Również istotne jest stworzenie sprzyjającego snu otoczenia. Obejmuje to dostosowanie temperatury w pomieszczeniu, zapewnienie, że jest ciemno i cicho oraz korzystanie z wygodnej pościeli. Modyfikując środowisko snu, aby pasowało do warunków sprzyjających odpoczynkowi, osoby mogą dodatkowo poprawić swoją zdolność do efektywnego zasypiania. Małe inwestycje w blackoutowe zasłony czy urządzenia generujące biały szum mogą przynieść znaczące korzyści w jakości snu.
Kolejna strategia polega na identyfikacji i eliminacji czynników zakłócających sen, takich jak kofeina i czas spędzony przed ekranem przed snem. Ograniczenie ekspozycji na ekrany przynajmniej godzinę przed snem jest szczególnie ważne; niebieskie światło emitowane przez urządzenia może zakłócać naturalną produkcję melatoniny, hormonu odpowiedzialnego za senność. Zachęcanie do alternatywnych wieczornych aktywności sprzyjających relaksacji, takich jak czytanie czy łagodne rozciąganie, może wspierać płynne przejście do snu.
W ramach procesu kontroli bodźców, osoby powinny również reflektować nad swoimi myślami i uczuciami związanymi ze snem. Stres i lęk mogą undermininować wysiłki mające na celu ustanowienie zdrowych wzorców snu, co sprawia, że praktyki takie jak medytacja uważności lub ćwiczenia oddechowe mogą być korzystne do wprowadzenia do wieczornych rutyn. Metody te mogą pomóc w uspokojeniu umysłu i przygotowaniu do spokojnego snu.
Ostatecznie skuteczność strategii kontroli bodźców zależy od ciągłego zaangażowania. Może to zająć czas, aby ciało i umysł przystosowały się do tych zmian, ale dzięki uporowi, osoby mogą cieszyć się zdrowszym snem i poprawionym ogólnym samopoczuciem.
Wyzwania i Rozwiązania w Kontroli Bodźców
Rozpoczęcie drogi kontroli bodźców w ramach CBT-I niesie ze sobą szereg wyzwań, szczególnie dla osób z zakorzenionymi nawykami. Jedną z powszechnych przeszkód jest trwała pokusa, aby pozostać w łóżku mimo braku senności. Zachowanie to często napędzane jest emocjonalnym pragnieniem odpoczynku i może być potęgowane przez frustrację, która towarzyszy bezsenności. Aby to przezwyciężyć, osoby powinny świadomie przypominać sobie zasady kontroli bodźców i ich długoterminowe korzyści, koncentrując się na tym, co ostatecznie jest bardziej regenerujące.
Innym powszechnym problemem jest nieuchronne zakłócenie harmonogramu snu z powodu wydarzeń życiowych, takich jak podróże czy zobowiązania zawodowe. Przystosowanie się do różnych stref czasowych lub późnowieczornych harmonogramów może zakłócić starannie ustalony rytm. Aby temu przeciwdziałać, zaleca się zachowanie elastyczności w wzorcach snu, jednocześnie dążąc do powrotu do regularnego harmonogramu tak szybko, jak to możliwe, wzmacniając naturalny rytm organizmu po powrocie do domu.
Reakcje emocjonalne mogą również stanowić znaczące przeszkody. Lęk związany z bezsennością może sprawić, że osoby będą niechętne do przestrzegania metod kontroli bodźców. Ciągła edukacja na temat higieny snu i CBT-I może przynieść poczucie bezpieczeństwa i torować drogę do bardziej konsekwentnej praktyki tych technik. Zachęcanie do uczestnictwa w grupach wsparcia lub sesjach terapeutycznych może także stworzyć poczucie wspólnoty i zmniejszyć uczucie izolacji.
Co więcej, pragnienia na podjadanie w nocy lub nies zdrowe nawyki, takie jak spożywanie alkoholu, mogą podważać postępy w kontroli bodźców. W tym przypadku świadomość i planowanie są kluczowe. Posiadanie zdrowszych przekąsek pod ręką i ustanowienie wyraźnej granicy wokół jedzenia przed snem mogą pomóc osobom pozostać w zgodzie z ich celami kontroli bodźców.
Na koniec, proces przystosowywania do strategii kontroli bodźców może być przytłaczający dla niektórych osób. Podzielenie ogólnego celu na mniejsze, łatwiejsze do zarządzania kroki może złagodzić to obciążenie. Współpraca z specjalistą od snu lub terapeutą zaznajomionym z CBT-I może dostarczyć nieocenionych wskazówek i zapewnić bardziej ustrukturyzowane i wspierające podejście do pokonywania przeszkód w skutecznym zarządzaniu snem.
5. Zmiany stylu życia
Zrozumienie higieny snu
Higiena snu obejmuje szereg praktyk i nawyków, które mają na celu poprawę jakości i długości snu. Ważne jest, aby ustanowić codzienną rutynę, która sygnalizuje twojemu ciału, kiedy nadszedł czas na relaks. Obejmuje to utrzymywanie regularnego harmonogramu snu, ponieważ kładzenie się spać i budzenie o tych samych porach każdego dnia może wzmocnić naturalne rytmy cyrkadianowe organizmu, co ułatwia zasypianie i utrzymywanie snu przez całą noc.
Dodatkowo, twoje otoczenie do spania odgrywa kluczową rolę w higienie snu. Sypialnia powinna być sanktuarium snu, wolnym od rozpraszaczy, takich jak nadmierny hałas, jasne światła i urządzenia elektroniczne. Chłodne, ciemne i ciche pomieszczenie może zwiększyć komfort i promować spokojny sen. Regularne sprzątanie i organizowanie przestrzeni mogą również zminimalizować niepokój i promować poczucie spokoju, pozwalając umysłowi się zrelaksować w miarę przygotowywania się do snu.
Tworzenie rutyny relaksacyjnej
Ustanowienie rutyny relaksacyjnej przed snem może znacząco wpłynąć na twoją zdolność do zasypiania. Angażowanie się w uspokajające czynności, takie jak czytanie, praktykowanie medytacji uważności lub ciepła kąpiel, może pomóc w przejściu twojego ciała z zgiełku dnia do stanu odpoczynku. Te czynności mogą obniżyć poziom stresu i sygnalizować ciału, że nadszedł czas na relaks, co ułatwia zasypianie.
Włączenie ćwiczeń oddechowych lub łagodnego rozciągania może dodatkowo zwiększyć tę rutynę relaksacyjną. Te praktyki redukują napięcie mięśniowe i sprzyjają poczuciu spokoju. Regularne wykonywanie takich zachowań może stworzyć skojarzenie między tymi uspokajającymi czynnościami a snem, wzmacniając zdrowe nawyki snu w czasie i przyczyniając się do ogólnej skuteczności technik terapii poznawczo-behawioralnej (CBT).
Zarządzanie stresem i lękiem
Skuteczne zarządzanie stresem i lękiem jest kluczowe w radzeniu sobie z bezsennością poprzez zmiany stylu życia. Osoby mogą korzystać z różnych technik, takich jak przekształcanie poznawcze, które polega na przekształcaniu negatywnych myśli związanych ze snem lub sytuacjami wywołującymi lęk. Kwestionując i zastępując irracjonalne przekonania pozytywnymi afirmacjami, osoby mogą rozwijać bardziej spokojne nastawienie sprzyjające spokojnemu snu.
Dodatkowo, włączenie regularnej aktywności fizycznej do codziennej rutyny może głęboko wpłynąć na poziom stresu. Ćwiczenia uwalniają endorfiny, znane jako hormony szczęścia, które promują ogólne poczucie dobrostanu. Nawet lekkie aktywności, takie jak spacer czy joga, mogą pomóc złagodzić lęk i ułatwić zasypianie, wzmacniając zasady nauczane w CBT w kontekście bezsenności.
Ograniczanie substancji pobudzających i rozpraszaczy
Jedną znaczącą zmianą, jaką osoby mogą wprowadzić w swoim stylu życia, jest ograniczenie spożycia substancji pobudzających, zwłaszcza w godzinach przed snem. Substancje takie jak kofeina i nikotyna mogą znacząco wpływać na zdolność do zasypiania i utrzymywania nieprzerwanego snu. Świadome przyjmowanie tych substancji i ich ilości może wesprzeć płynniejsze przejście do spokojnego snu.
Dodatkowo, ograniczenie czasu spędzanego przed ekranem przed snem to kolejna potężna strategia. Niebieskie światło emitowane przez ekrany może zakłócać naturalną produkcję melatoniny, hormonu regulującego sen. Ustanawiając strefę „bez technologii” na godzinę przed snem, osoby mogą poprawić jakość snu i reaktywność na interwencje CBT skierowane na bezsenność, tworząc bardziej sprzyjające warunki do snu.
Regularne monitorowanie snu
Prowadzenie dziennika snu lub korzystanie z aplikacji do monitorowania snu może być cennym narzędziem w zrozumieniu osobistych wzorców snu oraz identyfikacji czynników wpływających na jakość snu. Ta praktyka polega na rejestrowaniu szczegółów, takich jak czas kładzenia się do łóżka, czas budzenia, całkowita długość snu i wszelkie zakłócenia doświadczane w nocy. Uzyskiwanie wglądów z tych wzorców może oświetlić odpowiedzialności związane z bezsennością i poprowadzić do zmian w zachowaniu.
Co więcej, monitorowanie snu może zapewnić odpowiedzialność i motywację do przestrzegania wcześniej omówionych praktyk higieny snu. Regularne przeglądanie postępów umożliwia osobom rozpoznawanie ulepszeń i trudności, co pozwala na wprowadzenie ukierunkowanych zmian. To proaktywne podejście może zwiększyć skuteczność technik terapii poznawczo-behawioralnej, prowadząc do głębszej i trwalszej transformacji nawyków snu.
Zalety CBT-I
Poprawa jakości snu
Kognitywno-behawioralna terapia bezsenności (CBT-I) była szeroko badana i wykazała znaczną poprawę jakości snu u wielu osób. Poprzez zajęcie się myślami i zachowaniami, które przyczyniają się do zakłóceń snu, CBT-I pomaga osobom nauczyć się zdrowszych wzorców snu. Ta zmiana często prowadzi do głębszego, bardziej regenerującego snu, zmniejszając czas spędzany na czuwaniu w nocy, a także umożliwiając ciału odpowiednią regenerację i odnowę.
Wielu uczestników programów CBT-I zgłasza nie tylko szybsze zasypianie, ale także mniejszą liczbę przebudzeń w ciągu nocy. Ta poprawa nie tylko polepsza jakość snu nocnego; wpływa też na lepszą wydajność i nastrój w ciągu dnia. Dzięki zwiększonemu poziomowi energii i funkcji poznawczych, ludzie mogą w pełni angażować się w codzienne działania i obowiązki, co prowadzi do ogólnej poprawy jakości życia.
Długoterminowa skuteczność
Jedną z niezwykłych zalet CBT-I jest jej długoterminowa skuteczność w leczeniu bezsenności. W przeciwieństwie do leków, które często doraźnie łagodzą objawy i mogą prowadzić do uzależnienia, CBT-I wyposaża osoby w niezbędne umiejętności i narzędzia do zarządzania i zapobiegania przyszłym problemom ze snem. To podejście sprzyja głębszemu zrozumieniu osobistych wzorców snu oraz emocjonalnych i poznawczych bodźców, które wpływają na odpoczynek.
Badania pokazują, że osoby, które przeszły przez CBT-I, mają utrzymujące się poprawy w jakości snu nawet po zakończeniu terapii. Oznacza to, że korzyści wykraczają daleko poza sesje terapeutyczne, umożliwiając osobom utrzymanie zdrowszych praktyk snu w czasie. Taka odporność na przyszłą bezsenność może prowadzić do mniejszych kosztów opieki zdrowotnej związanych z zaburzeniami snu i wyzwaniami, które one przedstawiają.
Redukcja objawów lęku i depresji
CBT-I nie tylko koncentruje się na mechanice snu, ale także skutecznie łagodzi objawy związane z lękiem i depresją. Zaburzenia snu są często powiązane z problemami zdrowia psychicznego, co tworzy błędne koło, w którym jedno pogarsza drugie. CBT-I zajmuje się tym skrzyżowaniem, pomagając osobom zarządzać swoimi myślami i zmartwieniami, co przyczynia się zarówno do lepszego snu, jak i poprawy zdrowia psychicznego.
Uczestnicy często odczuwają ulgę w objawach lęku i depresji, gdy przyjmują strategie CBT-I, co prowadzi do zwiększenia poczucia dobrostanu. Większa stabilność emocjonalna, zwiększona odporność w radzeniu sobie z stresorami oraz bardziej pozytywne spojrzenie na życie mogą pojawić się wskutek skuteczności tej terapii. Ta podwójna korzyść nie tylko wzbogaca nocny wypoczynek, ale także pozytywnie wpływa na emocjonalne i psychologiczne zdrowie w ciągu dnia.
Osobiste wzmocnienie i samoorganizacja
Dzięki CBT-I osoby zdobywają cenne umiejętności w zarządzaniu swoim zdrowiem snu, co prowadzi do poczucia wzmocnienia i kontroli nad swoim życiem. Nabyte techniki, takie jak praktyki higieny snu i restrukturyzacja poznawcza, sprzyjają proaktywnemu samoorganizowaniu. To wzmocnienie pozwala osobom przewidywać i stawiać czoła wyzwaniom związanym ze snem, które mogą pojawić się w przyszłości.
Gdy uczestnicy stają się biegli w stosowaniu tych strategii, często zgłaszają większą pewność siebie w osiąganiu wypoczynkowego snu bez polegania wyłącznie na lekach. To nowe poczucie sprawczości sprzyja zdrowszemu podejściu do snu, co prowadzi do ogólnej poprawy stylu życia, który priorytetowo traktuje dobrostan i samoopieka. Przez przerwanie cyklu bezsenności, osoby mogą kultywować bardziej spokojną i satysfakcjonującą codzienną egzystencję.